Katharina Kitt, geboren '99 am Bodensee, steht auf Politik und…
Depression, Aggression und Suizidgedanken. Etwa 5% der menstruierenden Personen leiden in der zweiten Zyklushälfte unter der Prämenstruellen Dysphorischen Störung – kurz PMDS. Hier erfahrt ihr, welche Belastungen PMDS für Betroffene bedeutet und wie ihnen geholfen werden kann.
Dieser Artikel ist Teil der Reihe „Wutentbrannt – FLINTA zwischen Ärger und Antrieb”, in der wir Wut und die unterschiedliche Wahrnehmung von Wut bei Frauen*, Lesben und intersexuellen, nicht binären, trans und agender Personen (FLINTA*) im Vergleich zu cis Männern beleuchten.
Die Tage vor den Tagen: Die Mehrheit der Menstruierenden hat in dieser Zeit bereits Erfahrung mit Symptomen wie spannenden Brüste, Blähbauch und Stimmungsschwankungen gemacht. Treten diese regelmäßig auf, spricht man vom Prämenstruellen Syndrom (PMS), welches etwa 30% der Menstruierenden betrifft. Davon zu unterscheiden ist die Prämenstruelle Dysphorische Störung (PMDS), eine besonders schwere Form des PMS, die wiederum etwa 5% in der zweiten Zyklushälfte betrifft. (Der Duden definiert Dysphorie als eine „ängstlich-bedrückte, traurige, mit Gereiztheit einhergehende Stimmungslage“.)
„Der Unterschied zu PMS besteht darin, dass bei PMDS vornehmlich die psychische Komponente die Betroffenen stark beeinträchtigt und zwar ausgeprägter und über einen längeren Zeitraum“, erklärt die Gynäkologin Dr. Gabriela Rosenow. Nach ihrem Studium und Arbeit in verschiedenen Kliniken führt sie seit 2012 ihre eigene Praxis in Berlin Charlottenburg und betreut dort auch PMDS-Betroffene.

„Die Hauptsymptome ähneln denen einer Depression: Antriebslosigkeit, Lustlosigkeit und Traurigkeit. Libidoverlust, Wut, Reizbarkeit. Aggressives Verhalten kann ebenso dazu gehören. Diese Symptomatik ist zyklisch, also hormonell getriggert und hört mit der Regeblutung wieder auf.“ PMDS ist also keine psychische, sondern eine chronische neurobiologische hormonelle Erkrankung.
Der Zyklus als Problemverursacher
Das Gehirn von Betroffenen reagiert empfindlich auf hormonelle Veränderungen: Der Zyklus dauert in der Regel 28-35 Tage und beginnt mit dem ersten Tag der Menstruationsblutung. Die erste Hälfte wird auch Follikelphase genannt: Mit Einsetzen der Periode beginnt die Reifung der Eizelle und es gibt einen Anstieg des Hormons Östrogen. Dieser Anstieg erstreckt sich über die erste Zyklushälfte und fällt zum Zeitpunkt des Eisprungs ab. In der zweiten Zyklushälfte nach dem Eisprung, der Lutealphase, pendelt sich der Östrogenwert wieder ein, während gleichzeitig vermehrt das Hormon Progesteron produziert wird.
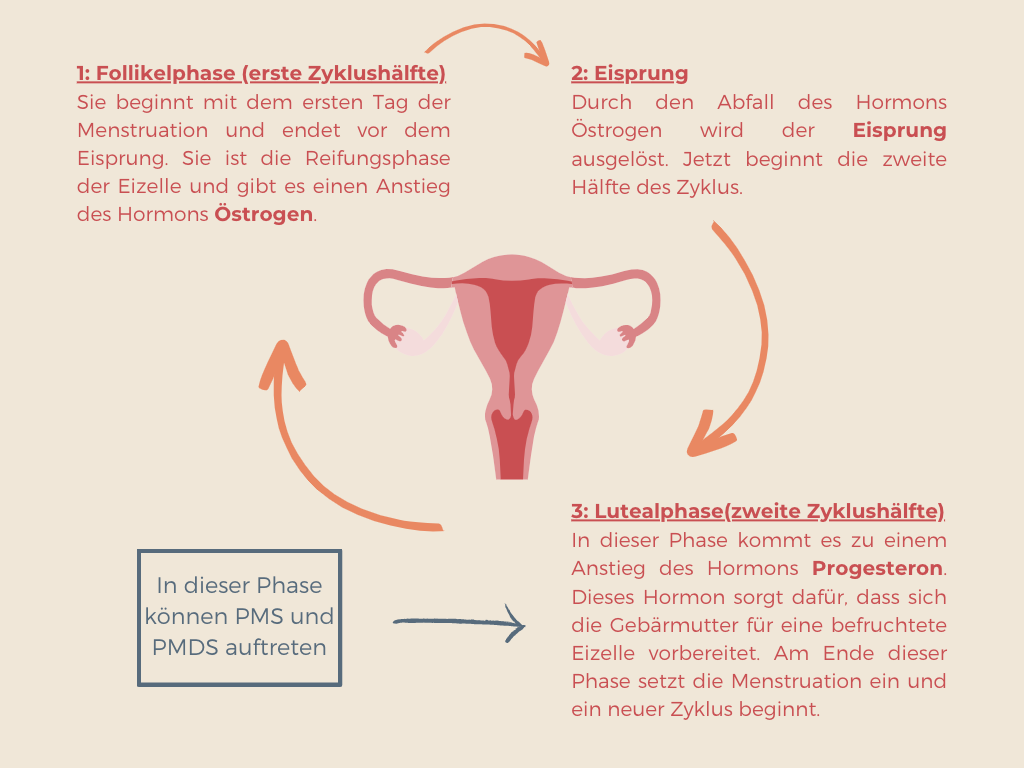
„Möglicherweise führt ein gestörtes Verhältnis dieser beiden Hormone, beziehungsweise eine veränderte Empfindlichkeit auf diese Hormonsituation, zu den beschriebenen Symptomen,“ erklärt Dr. Rosenow. Welches Hormon die Störung auslöst und ob es sich um einen Mangel oder Überschuss handelt, ist jedoch von Fall zu Fall verschieden.
Wut und Suizid als Folgen
Die Folge dieser Schwankungen sind unter anderem Störungen im Serotoninhaushalt, getriggert durch die Hormone, welche zu depressiven Verstimmungen führen. Das hat in der zweiten Zyklushälfte massive Auswirkungen auf den Alltag der Betroffenen. Besonders, wenn die Symptome aufgrund fehlender Diagnose sowohl von den Betroffenen als auch deren Umfeld nicht eingeordnet werden können, stoßen sie oft auf Unverständnis. Menschen mit PMDS fühlen sich wie ausgewechselt. Sie verstehen nicht, weshalb sie gereizt und wütend sind, ihnen der Antrieb fehlt oder sie sich nicht richtig konzentrieren können.
Wut ist sowohl bei PMS als auch besonders bei PMDS ein reguläres Symptom. Im Netz berichten Betroffene beispielsweise darüber, sich ihren Kindern gegenüber scheinbar grundlos aggressiv zu verhalten. Nicht selten ziehen sie den Vergleich zu Dr. Jekyll und Mr. Hyde. „Für manche wird das auch im beruflichen Alltag zu einem Problem, weil sie nicht so leistungsfähig sind. Das bekommen sie dann eventuell auch von Außenstehenden gespiegelt“, erzählt Dr. Rosenow.
Negative Rückmeldungen im beruflichen und privaten Umfeld führen nicht selten zu Selbstzweifeln und sozialem Rückzug. Das wird vor allem dann gefährlich, wenn die Depression mit suizidalen Gedanken einhergeht. Laut einer Studie aus dem Jahr 2019 begehen ca. 30% der PMDS-Betroffenen einen Suizidversuch.
Der lange Weg zu Diagnose und Therapie
Um den Teufelskreis aus Symptomen und deren Folgen zu durchbrechen, sind eine frühe Diagnose und gute ärztliche Betreuung essenziell. Man wisse jedoch noch viel zu wenig über diese Krankheit, erklärt Dr. Rosenow. Aktuell führt der einzige Weg, eine Diagnose zu stellen, über die Dokumentation der Symptome und gute Beratung durch Fachärzt*innen. „Man sollte zwei bis drei Zyklen lang aufschreiben, wann welche Symptome eintreten, damit man eben auch diese Zyklusabhängigkeit belegen kann“, rät die Gynäkologin. Neben Zykluskalendern und Apps gibt es auch speziell entwickelte Fragebögen, aus welchen sich ein Score zur Feststellung von PMDS errechnen lässt.
Grundsätzlich können alle Menschen von PMDS betroffen sein, die einen Zyklus haben. Besondere Risikogruppen konnten bislang nicht identifiziert werden. Man vermutet aber, dass PMDS auch familiär bedingt ist, erklärt Dr. Rosenow.
Auch die Behandlungsmöglichkeiten für PMDS sind begrenzt: „Man kann zunächst probieren, das naturheilkundlich anzugehen, zum Beispiel mit Magnesium, B-Vitaminen, Johanniskraut als antidepressiv wirkende Substanz oder mit Mönchspfeffer, der regulierend in den Hormonhaushalt eingreifen kann.“ Auch ein gesunder Lebensstil kann PMDS in gewissem Maße entgegenwirken: Gesunder Schlaf, Sport und eine ausgewogene Ernährung ohne Alkohol und Zigaretten können helfen.
„Wenn man dann aber nach zwei bis drei Zyklen noch keine merkbare Verbesserung spürt, sollte man, da der Leidensdruck ja oft sehr hoch ist, auch über eine Progesterongabe in der zweiten Zyklushälfte oder die Pille nachdenken. Die gibt ein Gleichmaß an Hormonen vor und man hat somit keine Schwankungen mehr“. Ist die Pille keine Option, bliebe noch die Möglichkeit, sich von Hausärzt*innen oder Therapeut*innen ein Antidepressivum verschreiben zu lassen. Ein Medikament, welches an der Kernursache der Prämenstruellen Dysphorischen Störung ansetzt und über Symptombehandlung hinausgeht, gibt es, wie auch bei vielen weiteren gynäkologischen Erkrankungen, bislang nicht.
Mehr Forschung, mehr Information, mehr Verständnis
Für die Zukunft wünscht sich Gabriela Rosenow sowohl mehr Ressourcen für die Forschung zu PMDS als auch mehr Information und Aufklärung in der Öffentlichkeit: „Wenn wir sehen, wie viele Menschen unter PMS oder PMDS leiden, ist die Forschung hier unterrepräsentiert. Außerdem brauchen wir Akzeptanz. Wenn jemand unter dieser Symptomatik leidet, hat das wirklich Krankheitswert. Dann sollte die Person nicht als Weichei oder Sensibelchen abgetan werden“.
Es ist also wichtig, der Erkrankung mehr gesellschaftliche Bedeutung zuzuschreiben, denn es fehlt noch immer an Forschung, Wissen und Verständnis. Um das Tabu um das Thema Menstruation zu brechen, ist es zentral, gerade auch Menschen ohne Zyklus darüber aufzuklären und Betroffenen empathisch zu begegnen.
Bis gynäkologische Erkrankungen wie PMDS besser erforscht und somit besser behandelbar sind, wird vermutlich noch einige Zeit ins Land gehen. Mit dieser Perspektive und der Tatsache, dass cis Männer auf TikTok noch denken, dass Menstruierende während der Periode mehrere Tassen Blut verlieren (während es in Wahrheit etwa eineinhalb Schnapsgläser sind), scheint die Forderung einer feministischen Gesundheitspolitik gar nicht so abwegig, oder?
Hilfe und Tipps
- Hilfsangebote für Depression: Bundesweite Telefonseelsorge: 0800/111 0 111 und 0800/ 111 0 222 oder auch das Info-Telefon der Deutschen Depressionshilfe: 0800 334453
- Bei PMDS-Verdacht: Dokumentiere deine Symptome, händisch oder in einer App, und sprich mit Ärzt*innen darüber, am besten mit Gynäkolog*innen.
- Tausche dich aus, beispielsweise bei Online-Treffen des PMDS Selbsthilfe e.V.:
https://pmds-selbsthilfe-ev.de/kontakt/ - Weitere Infos zu PMDS bietet der Blog „PMDS-Hilfe“: https://pmds-hilfe.de
Katharina Kitt, geboren '99 am Bodensee, steht auf Politik und Popkultur. Sie verträgt keinen starken Kaffee, aber dafür starke Themen.





